介護保険とは?知っておきたい仕組みや基礎知識
記事公開日 2022/05/28
記事公開日 2022/05/28
介護が必要になったときに利用したいのが、介護保険サービス。介護保険を利用せずに家族だけで介護をしようとすると、膨大な手間と時間がかかり、場合によっては介護離職をしなければならないことになります。
介護保険は家族の負担を減らすことができ、介護を必要とする本人にとっては専門職による介護や看護などを受けることができる、メリットの多いものです。受けられるサービス内容を理解し、上手に介護サービスを利用しましょう。
目次
介護保険とは
介護保険サービスは、介護や支援を必要とする「要介護」もしくは「要支援」と認定された場合に利用することができます。サービスにはたくさんの種類があり、介護士などの専門職が自宅に来てサービスを提供したり、利用者が施設に通ったり、生活の場を施設に移すことができるものなどさまざまです。
多くのサービスを少ない金銭負担で利用できるのが介護保険ですが、保険というからには保険料を納める必要があります。
40歳になると、住民票のある自治体(保険者)に介護保険料を納めます。継続的に支払うことによって、いざ介護が必要になったときに介護サービスを利用することができるのです。
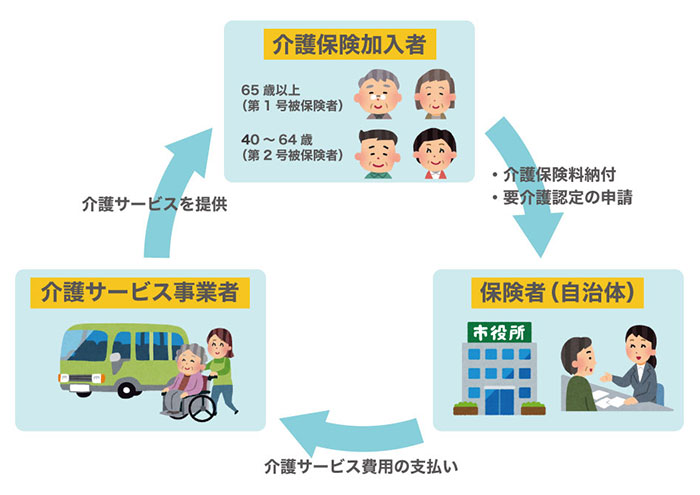
介護保険の仕組み
介護保険には、「介護保険加入者が自治体に保険料を納める」 → 「自治体が介護サービス事業所にサービス費用を支払う」 → 「事業所は利用者にサービスを提供する」というサイクルがあり、社会全体でこの制度を支えています。
介護保険制度を継続していくためには当然財源が必要です。
介護保険を利用するには、40歳になったら毎月保険料を納める必要があります。また、介護保険サービスの利用者は、利用したサービス分の自己負担額を支払います。
これだけで介護保険の財源がまかなえればいいのですが、実はまったく足りていません。この不足分には国や自治体からの公費が充てられています。つまり、私たちの税金です。
この財源の割合は、50%が私たち国民からの保険料、50%が公費(税金)となっており、公費の内訳は国が25%、都道府県12.5%、市区町村12.5%となっています。
日本の高齢化は今後しばらく進むため、将来的には介護保険改正によって、この割合が変わる可能性もあるかもしれません。
介護保険のはじまり
日本は深刻な超高齢社会となり、介護を必要とする人は右肩上がりに増えています。また、少子化や核家族化、介護の長期化などといったさまざまな問題から、1997年に介護保険法が成立し、2000年に施行されました。
介護保険がはじまった2000年には高齢化率17.3%でしたが、1960年には高齢化率5.7%だったことを考えると、それまでの老人福祉・老人医療制度では通用しなかったことがわかるでしょう。
介護保険法は「高齢者の介護を社会全体で支え合う仕組み」で、利用者は本人の選択によってサービスを受けることができ、また、利用者の自立を支援するものです。
介護保険は、楽をするためにサービスを利用できるものではなく、あくまでも自立を目指すために利用するものということです。財源や介護人材に限りがあることなどからも、適切な利用が望まれています。
介護保険の納付義務
介護保険の財源となっている保険料ですが、40歳以上は介護保険料を納める義務があり、年齢によって第一号被保険者と第二号被保険者に分けられています。
第一号被保険者は65歳以上、第二号被保険者は40~64歳が対象で、保険料の納付方法などが異なります。
65歳以上の第一号被保険者は、市区町村からの納入通知書または年金からの天引きによって支払いをします。所得や市町村により保険料は基準額が異なるため、お住まいの地域の福祉課に確認しましょう。
40~64歳の第二号被保険者は、40歳になると加入している医療保険料の中に介護保険料が加算されます。会社員であれば、毎月の給料から天引きされているので、明細などで確認可能です。
通常であれば、介護保険サービスを利用するには収入に応じた自己負担額を支払いますが、保険料を納めていない場合は全額自己負担で利用することになります。そのため、介護が必要となったときには高額な利用料を支払わなければなりません。将来のためにも、必ず納付するようにしましょう。
介護保険サービスを利用するには
介護保険サービスを利用するためには、介護を要する状態であると認定される必要があります。
この認定を「要介護認定制度」といいます。たとえ寝たきりや重度の認知症であっても、この認定を受けていないと、介護保険サービスを利用した場合には全額自己負担となってしまうのです。
介護保険サービスを利用するには、要介護認定で「要介護」または「要支援」と認定される必要があり、まだ介護や支援を必要としない「自立」と認定された場合には、介護保険サービスを利用することはできません。
要介護認定を受けるには、まず本人が住んでいる市区町村の窓口へ申請をします。その後、聞き取り調査やコンピュータによる一次判定、介護認定審査会による二次判定などを経て、要介護度が決まります。
要介護に認定されたら、何人かのなかから担当のケアマネジャーを決めます。ケアマネジャーに介護の計画書であるケアプランを作成してもらって、ようやく介護保険サービスが利用できます。
ケアプランは、介護が必要な方の症状や本人・家族の希望などからケアマネジャーが作成しますが、一方的に押し付けるようなことはありません。話し合って納得のいくケアプランを作成してもらうことができますし、利用する介護サービスの事業者も利用者や家族によって選択することが可能です。
また、相性が悪いと感じたときには、ケアマネジャーは途中で変更することもできるので安心です。
要支援と認定された場合は、地域包括支援センターに介護予防の計画書を作成してもらい、介護予防サービスを受けることができます。
要支援とは、まだ介護が必要な段階ではなく、介護予防に取り組むことによって、自立の状態にも戻りやすい身体状態です。介護保険の基本理念にもあるように、介護保険は自立を支援する制度のため、それ以上要介護度が高くならないように目指します。
要介護・要支援認定のめやす
要介護度は、要支援1・2、要介護1~5の7段階に分類されます。これは日常生活の動作能力などに応じて区分けされており、要支援1がもっとも軽く、要介護5がもっとも重くなります。
介護が必要な度合いが大きくなれば、当然介護サービスの利用料も多くなることが想定されているため、利用することのできる介護保険サービスの上限も異なり、要介護5がもっとも高く設定されています。
では、要支援1・2、要介護1~5の目安について見ていきましょう。
要支援1
食事摂取・整容(身だしなみを整える)・更衣・排泄・入浴動作という身の回りの日常生活動作はほとんど自立して行えますが、身の回りや立ち上がりなどの動作の一部には介助が必要な場合があります。
要支援2
要支援1とおおむね同じですが、移動の際に介助を必要とすることもあり、要介護予備軍となります。
要介護1
身の回りや立ち上がりなどの動作の一部、移動の際に介助が必要となることがあり、理解の低下などがみられることもあります。要支援の状態よりも金銭管理・服薬管理能力がさらに低下していることもあります。
要介護2
立位や移動に介助が必要な場合があり、身の回りのこと全般にも介助が必要になります。理解力低下などのほか、排せつや食事に関しても不自由さを感じ、介助が必要になる場合もあります。
要介護3
身の回りのことや立ち上がりの動作、排せつなどが自分ではできなくなります。歩行や両足で立つことが困難な場合や、認知機能が低下している場合もあります。
要介護4
身の回りのことや立ち上がりの動作、排せつなどがほとんどできない状態です。多くの場合、移動手段は車椅子を必要とします。歩行や両足で立つことが一人では困難になり、認知機能が低下していることが多くなります。
要介護5
要介護4の内容に加えて、全面的な食事介助も必要になり、寝たきりの場合も多くなります。
自立と要支援の違いには、買い物や掃除・洗濯などといった家事動作や、金銭管理・服薬管理の不自由さなどがあります。また、要支援では足の筋力低下による長距離の歩行・長時間の立位保持に疲労感・不自由さを感じる方が多くいるようです。
基本的に要支援であれば、介護の必要性があるという判断ではないため、介護予防に取り組むことによってこれ以上の悪化を防ぐことや自立の状態を目指します。
要介護度が高くなると介護にかかる時間も増えることになり、厚生労働省の「平成28年 国民生活基礎調査」によると、要介護3では「ほとんど終日介護をしている」と回答している家族が32.6%となります。「半日程度」とあわせると半数近くになり、負担が大きくなっていることがわかります。
「ほとんど終日介護をしている」と「半日程度」の合計を比較すると以下のようになります。
要支援1 合計9.4%
要支援2 合計15.9%
要介護1 合計23.5%
要介護2 合計33%
要介護3 合計49%
要介護4 合計65.1%
要介護5 合計65.4%
このように、要介護度が高くなると介護にかかる時間も大幅に増加します。在宅での介護は要介護2までと言われることも多く、要介護3になると老人ホームへの入居を考えることも多いようです。
実際に特別養護老人ホームの入居条件は原則として要介護3以上とされており、介護の負担が重くなる境目であるとわかります。
40歳~64歳で介護保険を利用できるケース
介護保険サービスの利用者の多くは65歳以上の高齢者です。ただし、65歳以上の多くがかかっている病気などの「特定疾病」が原因で介護が必要になったときには、40歳~65歳未満であっても介護サービスの利用が可能となります。
特定疾病にあたるのは、以下の16種類です。
・がん末期(回復の見込みがないと医師に判断された場合)
・筋萎縮性側索硬化症
・骨折を伴う骨粗鬆症
・脊柱管狭窄症
・脊髄小脳変性症
・脳血管疾患
・慢性閉塞性肺疾患
・後縦靱帯骨化症
・初老期における認知症
・早老症
・糖尿病性神経障害、糖尿病性腎症、および糖尿病性網膜症
・閉塞性動脈硬化症
・両側の膝関節、または股関節に著しい変形を伴う変形性関節症
・関節リウマチ
・進行性核上性麻痺、大脳皮質基底核変性症、およびパーキンソン病(パーキンソン病関連疾患)
・多系統萎縮症
介護保険サービスの自己負担割合
介護保険でサービスを利用した場合、全額を支払う必要はありません。実際に支払うのは、収入に応じて1~3割となります。残りの7~9割に関しては支払う必要がないため、大きく負担を減らすことが可能です。
1割負担の場合、もしも1万円のサービスを受けたら実際の支払額は1千円、10万円のサービスであれば支払額は1万円のみです。自己負担額が少ないことから、生活が厳しい高齢者であってもサービスを利用しやすいのが介護保険制度です。
例えば、1カ月に利用した介護サービスが「訪問介護(身体介護)30分間」を20回、「訪問介護(生活援助)45分間」を20回、「デイサービス7~8時間」を8回だった場合、以下のような計算になります。
訪問介護(身体介護)30分間 20回×250単位=5,000単位/月
訪問介護(生活援助)45分間 20回×183単位=3,660単位/月
デイサービス7~8時間(要介護3の場合) 8回×896単位=7,168単位/月
(1カ月に利用した介護サービス合計)
訪問介護(身体介護)5,000単位 + 訪問介護(生活援助)3,660単位 + デイサービス7,168単位 = 合計15,828単位
1単位10円の地域であれば、合計金額は以下です。
15,828単位×10円=158,280円
これが本来かかる金額になりますが、実際には収入に応じて1~3割負担となるため、以下のようになります。
1割負担 15,828円
2割負担 31,656円
3割負担 47,484円
介護保険がはじまった2000年には、自己負担額は1割のみでした。しかし、高齢者の割合が右肩上がりで上昇を続け、それに伴い介護を必要とする高齢者も増加していきました。その一方、若い世代は減少の傾向にあり、時代が進むにつれて、より少ない人数で高齢者を支えることが必要になります。
これらのことから、介護保険の財源は決してうるおっているわけではないことがわかるでしょう。
介護保険の財源を増やすために、2015年から一定以上の収入がある高齢者を対象に自己負担が2割となりました。そして、2018年の介護保険改正で3割負担も追加されました。
現在の利用者負担割合をおおまかにわけると、本人の合計所得が160万円未満で1割負担、160万円以上220万円未満で2割負担、220万円以上で3割負担です。ただし、同一世帯での65歳以上の方の年金収入などによって、割合は変動します。
今後も介護保険の改正によって、利用者負担の割合や条件が変わる可能性が十分にあります。常にアンテナは高くはっておいたほうがよいでしょう。
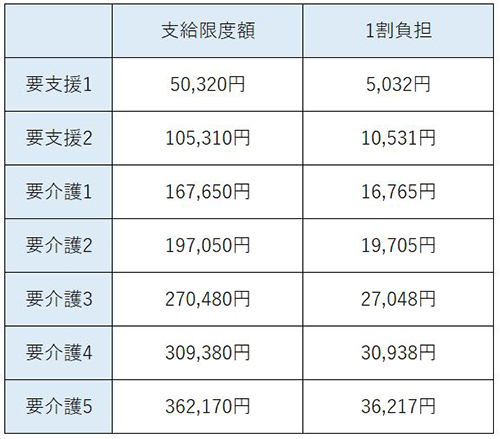
介護保険サービス利用の上限額
少ない自己負担割合で介護サービスを利用できるからと、過剰にサービスを利用しすぎないように、要介護度によって介護保険給付の対象となる単位数が決められています。ある一定のラインまでは自己負担1~3割でサービスを利用できますが、そのラインを超えると全額自己負担となります。
便利だからと必要以上に利用することはできないので注意しましょう。
●区分支給限度基準額
*1単位は10円で計算しています。
介護保険サービスの「単位」とは?
介護保険サービスで利用した金額を計算するために、それぞれのサービスに対して「単位」が設定されています。この単位は、サービスの種類、利用時間、要介護度などによってそれぞれ細かく決められています。
例えばデイサービスの場合、「3時間以上4時間未満」で要介護1の方が利用したときの単位数は368単位、要介護5の方であれば585単位です。
「7時間以上8時間未満」では、要介護1で655単位、要介護5で1,142単位となります。
利用時間が短く要介護度が低ければ単位は小さく、利用時間が長く要介護度が高ければ単位数も大きくなります。
1単位に対する金額は地域によって異なりますが、10円から11.4円程度です。地域は1級地から7級地までとその他に分けられ、それぞれで金額が違います。
1級地がもっとも高く、その他がもっとも低く設定されており、1級地は東京23区、2級地は横浜市や大阪市などとなっています。
例えば、訪問介護を1,000単位利用した場合、1級地とその他の差は1,400円となります。
1級地 1,000単位×11.4円=11,400円
その他 1,000単位×10円=10,000円
この地域による違いは、人件費の違いです。最低賃金が各地域で差があるように、介護業界で働く人にも地域によって給与に差が出ます。これを埋めるために、1単位あたりの金額が異なっているのです。
介護保険が適用されるサービス
介護保険で受けられるサービスは、大きくわけると居宅介護サービス、施設介護サービスの2つです。
居宅介護サービスは、介護士や看護師に自宅へ訪問してもらったり、日帰りで施設に通ったりするサービスとなり、施設介護サービスは、自宅を出て介護施設で生活を送るためのサービスになります。
また、介護保険で受けられるサービスには、要支援1・2の方も利用できる介護予防サービスがある場合もあれば、要介護でなければ受けられない介護サービスもあります。
特に居宅介護サービスは種類も多くなるため、以下では一部の地域密着型サービスを除いて紹介します。
訪問サービス
訪問サービスは、介護や看護などの専門職が自宅を訪問し、サービスを提供します。訪問サービスだけでもさまざまな種類があります。
訪問介護(ホームヘルプ)
介護福祉士または介護職員初任者研修の資格を持った職員が自宅を訪問し、利用者の身体機能に応じて、食事や排せつ介助などの身体介護や、掃除や料理などの生活援助を行ないます。
訪問入浴介護
看護師や介護士を含めた複数名がチームで自宅に訪問し、持ち運びできる特別な浴槽を使用して入浴介助を行います。自宅の浴室で入浴が困難となった利用者を対象としています。
訪問看護
看護師が自宅に訪問し、利用者のバイタル測定や病状観察など、療養生活を支援するために必要なケアを行います。訪問看護では、主治医からの指示やケアプランにそったサービスが提供されます。
訪問リハビリテーション
理学療法士、作業療法士、言語聴覚士といったリハビリテーションの専門職が、利用者の自宅へ訪問します。できるかぎり自立して生活できるように、身体機能や嚥下機能などの維持・向上を目指してリハビリテーションや助言を行います。
夜間対応型訪問介護
サービス内容には「定期巡回」と「随時対応」のふたつがあります。「定期巡回」は夕方18時~朝8時までの間に、定期的な訪問でサービスを受けることができます。「随時対応」は、転倒して自力で起き上がることが困難な場合などの緊急時にも随時サービスを受けることが可能です。
定期巡回・随時対応型訪問介護看護
介護スタッフと看護師が連携し、在宅介護をサポートします。定期的な訪問以外に、緊急時の対応も24時間可能です。
通所サービス・短期間の宿泊サービス
通所サービスは、自宅で暮らす高齢者が日帰りで施設に通うことで、サービスを受けることができます。短期間の宿泊サービスは、要介護者が短い間のみ施設に滞在できるサービスです。
通所介護(デイサービス)
朝から夕方まで、または数時間のみなど、施設に通ってサービスを受けることが可能です。必要に応じて食事、入浴などの介助を受けたり、機能訓練、レクリエーションなどをしながら過ごします。高齢者が外に出るきっかけになり、送迎があるので本人や家族の負担も少なくてすみます。
通所リハビリテーション(デイケア)
自宅に暮らす高齢者が、施設に通ってリハビリを受けることができます。デイサービスと異なる点としては、理学療法士や作業療法士などの専門職によるリハビリテーションを受けることができるため、生活機能の向上を目指すことができます。
認知症対応型通所介護(認知症デイサービス)
認知症を持つ方が通うことのできるデイサービスです。
短期入所生活介護(ショートステイ)
在宅で介護を受ける方が、短期間のみ施設に入居します。介護をする家族が自宅を離れる予定のあるときや、介護の息抜きのために利用できます。要介護度の高い利用者であっても、必要な介護サービスの提供が可能です。
短期入所療養介護(ショートステイ)
こちらもサービス内容としては、短期入所生活介護と同様です。日常生活の支援や介護に加えて、医療や看護なども提供されます。
施設介護サービス
介護を必要とする方が、介護サービスを受けながら施設で暮らすことができるサービスです。
介護老人福祉施設(特別養護老人ホーム)
原則として要介護3以上の高齢者が入所できる施設です。食事や入浴、排せつなどの介助を受けながら生活を送ることができ、終の棲家としやすい施設です。
介護老人保健施設
病院からの退院後などにまだ自宅に戻ることのできない身体状態である場合に、在宅復帰を目指して医療ケアやリハビリテーションを受けます。自宅に戻れるくらいの身体状態まで改善したら、退去しなければなりません。
介護医療院
2018年4月の介護保険改正によって創設された新しい施設です。長期的な療養を必要とする高齢者のための医療ニーズに対応しています。
特定施設入居者生活介護
介護付き有料老人ホームなどがこれにあたります。特定施設入居者生活介護の指定を受けるためには、人員配置や設備に関しての基準を満たしている必要があります。ここでは24時間の介護サービスなどを受けることが可能です。
認知症対応型共同生活介護(グループホーム)
認知症を持つ人が入居できる施設です。少人数で共同生活を送り、認知症の症状が悪化しないように取り組みます。家庭的な雰囲気のなかで生活できることが特徴です。
その他の介護サービス
介護保険サービスには、これまで挙げた以外にも受けられるサービスがあります。
小規模多機能型居宅介護
介護を受けている本人や家族の状況によって、訪問・通い・宿泊を組み合わせて利用することができる複合的なサービスです。顔なじみのスタッフからさまざまなサービスを受けることができるため、人間関係を築きやすいなどのメリットもあります。
居宅介護支援(ケアマネジメント)
介護サービスを受けるためには、まず介護計画(ケアプラン)を立てる必要があります。この計画を立ててくれるのが介護支援専門員(ケアマネジャー)です。利用者や家族との話し合いのもと、課題解決や自立支援のためのケアプランが決まります。ケアプランの作成に費用はかかりません。
福祉用具貸与(レンタル)
車いすや介護ベッドなど、経済的な負担になりそうな福祉用具や、徘徊感知機器などをレンタルできます。
特定福祉用具販売
こちらはレンタルではなく、介護保険サービスを利用して購入できる福祉用具です。衛生的にレンタルで使いまわしにくいものなどが対象です。腰掛便座などの排せつに関わるものや、入浴用のいすといった浴室に関するものなどが主になります。
住宅改修(介護リフォーム)
介護が必要になっても自宅で暮らし続けることができるように、手すりを設置したり段差を解消するなどのリフォームを行なうことができます。
介護保険外サービス
介護保険を利用できないサービスのことです。全額自己負担で支払う必要がありますが、便利なサービスもあるため、介護保険サービスとあわせて利用を検討してみるのもよいでしょう。
例えば、介護タクシーでの病院への送迎、外出が難しい方のための訪問理美容、栄養バランスのとれた食事が難しい一人暮らしの高齢者などに向けた配食サービスなどがあります。
介護保険制度改正による影響
介護保険制度は、制度を行なって見えた課題を解決するため、またその時代に適したものにするため、定期的に改正されています。
3年ごとに見直しがされ、そのたびに大小さまざまな変更がありました。2015年の改正では、それまですべての要介護者が対象だった特別養護老人ホームの入居条件が、原則要介護3以上となったり、それまで1割だった自己負担割合に2割も追加されました。2018年には、さらに3割も追加されています。
しばらくの間、高齢者の人口は増え続け、生産年齢は減少していきます。そうなると介護保険の財源も足りなくなりますし、すべての要介護者の介護を担えるだけの介護職員の確保も難しくなります。
そのため、今後の改正でも利用者にとっては厳しい見直しがされていくかもしれません。場合によっては、自己負担割合がさらに増えるといった生活に大きく影響する見直しも予想されます。
もちろん介護保険改正には、よりよい介護を目指す見直しがされるといった利用者にとってのメリットもあります。その反面、デメリットもあるため、利用者やその家族は介護保険改正のニュースや情報を早めにキャッチし、備えることも大切になるでしょう。